 PPT
PPT
【文档说明】韩清锡慢性乙肝疾病进展的评价指标及治疗策略课件.pptx,共(40)页,1.891 MB,由小橙橙上传
转载请保留链接:https://www.ichengzhen.cn/view-248638.html
以下为本文档部分文字说明:
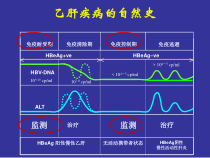
乙肝疾病的自然史免疫逃避<<>>HBeAg+veHBeAg–veALTHBV-DNA无活动携带者状态HBeAg阴性慢性活动性肝炎HBeAg阳性慢性乙肝免疫耐受期免疫清除期免疫控制期治疗治疗监测监测109-10cp/ml107-8cp/ml<104-5cp/ml>104-5cp
/mlTorresietal.Gastroenterology.2000;118:S83–S103Fattovichetal.Hepatology1995;21:77–82Perrilloetal.Hepatology2001;33:424–432慢性乙型肝炎疾病进展肝癌(HCC)
肝硬化肝功能衰竭慢性感染肝移植死亡30%5%-10%23%在5年内急性恶化乙肝疾病进展中的评价指标•ALT•HBVDNA•HBeAg•HBsAg如何评价乙肝疾病进展中的预测值(1)•ALTALT正常并不预示着良好的预后ALT正常不能排除有发生严重疾病的可能•HBVDNA•HBeAg•
HBsAg如何评价乙肝疾病进展中的预测值(2)•ALT•HBVDNAHBVDNA是评价临床转归的重要指标(海门队列研究和REVEAL研究)均表明,基线HBVDNA水平与肝硬化、肝癌以及慢性肝病所致死亡显著相关HBVDNA也可作为抗病毒治疗疗效的评价指标•HBeAg•HBsAgR.E.V.E
.A.L研究:慢性乙肝肝硬化发生与血清HBVDNA水平密切相关随访年数肝硬化累积发生率(%受试者)BaselineHBVDNAlevel,copies/mlLogranktestoftrendp<0.001≥106(n=602)105–<106(
n=333)104–<105(n=628)300–<104(n=1,150)<300(n=869)2010012345678910111213040304.5%5.9%9.8%23.5%36.2%所有受试者肝硬化的累积发生率(N=3,582)IloejeUH,et
al.Gastroenterology.2006;130;678-86.相关风险系数(95%CI)9.8(6.7-14.4)5.9(3.9-9.0)2.5(1.6-3.8)1.4(0.9-2.2)1.0(reference)R.E.V.E.A.L研究:随着HBV载量升高肝硬化发
生率增加050010001500200025003000HBVDNA(拷贝/mL)肝硬化发生率/100000人年-300-<104104-<105105-<106≥106<300HBeAg阳性慢性乙型肝炎p=0·04趋势检验HBeAg阴性慢性乙型肝炎p<0·001趋势检
验IloejeUetalGastroenterology2006;130:678–686#300–<104104–105>106HBVDNAcopies/mL#105–106所有分析患者人群(n=3,582)#肝硬化调整后相对危险度(95%CI)R
.E.V.E.A.L研究:高病毒载量是发生肝硬化独立危险因子*Coxproportionalhazardsregressionanalysis.RiskrelativetoHBVDNA<300copies/mL.Relativeriskadjustedforage,gen
der,cigarettesmoking,alcoholconsumption.#p<0.001##HBeAg(-),正常ALT患者人群(n=2,923)#300–<104104–105>106HBVDNA
copies/mL105–1066.65.62.51.4024681012141618#p<0.0016.55.62.51.4024681012141618IloejeCH,etal.Gastroenterology.2006;130;678-86.基线HB
V病毒载量与慢性肝病死亡高度相关(无HCC)1.000.960.920.880.840.800123456789101112生存分布函数生存时间(年)低HBVDNA(+)1.6x103–<105copies/mLRR=1.5(0.2–12.1)HBVDNA(-)<1
.6x103c/mL高HBVDNA(+)≥105copies/mLRR=15.2*(2.1–109.8)ChenG,etal.J.ofAmericanGastroenterology2006;101:1797-1
803*ptrend<0.001如何评价乙肝疾病进展中的预测值(3)•ALT•HBVDNA•HBeAgHBeAg作为终点指标(基因型A患者为主)•HBsAg如何评价乙肝疾病进展中的预测值(4)•ALT•HBVDNA•HBeAg•HB
sAg最终目标HBsAg血清转换延长无疾患生存期如何治疗乙肝患者?效益风险病人的年龄和意愿疗程HBV基因型合并症花费获得持续应答的机率肝病严重程度不良反应耐药风险具体情况具体分析HBeAg阳性乙肝治疗目标•短期可行目标:
–推荐终点:HBeAg血清转换–其它终点:HBVDNA抑制、ALT复常•长期目标–预防/终止/减轻•肝坏死•发展成肝硬化、失代偿肝硬化或HCC•最终目标–HBsAg血清转换–延长无疾患生存期1.Lok,McMahon.Hepatology2004(AASLDGuidelines)不同
时间的治疗终点时间HBeAg消失HBVDNA转阴HBe血清转换HBsAg消失HBsAg血清转换生存率提高组织学改善直接抗病毒和以免疫为基础的治疗方案的治疗终点不同慢乙肝肝硬化抗病毒治疗的重要意义肝硬化疾病进展代偿肝硬化肝细胞癌死亡失代偿肝硬化5年病死率14-20%15年病死率70-86%1每年发
生率3%11.中国慢性乙肝防治指南20052.EASLInternationalConsensusConferenceonHepatitisB.JHepatol,2003,39(Suppl):S3-S2
5每年发生率2-8%2生存率%13245020406010080慢性活动性肝炎伴肝硬化失代偿肝硬化214%55%年数01、Weissbergetal,AnnInternMed.1984Nov;101(5):613-62、D
eJonghetal,Gastroenterology.1992Nov;103(5):1630-5肝硬化的结局(慢性乙肝肝硬化的五年生存率)•代偿期肝硬化患者–治疗目标是延缓和降低肝功能失代偿和HCC的发生。•失代偿期
肝硬化患者–治疗目标是通过抑制病毒复制,改善肝功能,延缓疾病进展,以延缓或减少肝移植的需求。中国乙肝防治指南:肝硬化的治疗目标慢性乙型肝炎防治指南ChineseHepatology,Dec2005,10(4):348~357中国乙肝防治指南:肝硬化的治疗指征•代偿期乙型肝炎肝硬化患者HB
eAg(+):HBVDNA≥105拷贝/ml,ALT正常或升高。HBeAg(-):HBVDNA≥104拷贝/ml,ALT正常或升高。•失代偿期乙型肝炎肝硬化患者HBVDNA阳性,ALT正常或升高。慢性乙型肝炎防治指南ChineseHepatology,Dec2005,1
0(4):348~3572007AASLD指南乙肝肝硬化患者治疗LokASF,McMahonBJ.Hepatology2007;45:507-539肝硬化HBeAgHBVDNA治疗策略代偿性阳性或阴性不可测≤104观察如果ALT升高,则考虑治疗阳性或阴性≥104初始治疗可用LAM、AVD、ETV、
或LdT(LAM和LdT由于高耐药发生率而不作为优先选择)失代偿性阳性或阴性不可测可测肝移植和移植中心协作治疗,推荐LAM(或LdT)+ADV或ETV。转到肝移植。•代偿期肝硬化:核苷类药物长期治疗,干扰素慎用;•失代偿期肝硬化:拉米夫定,或加用
其它核苷类药物,不可轻易停药,干扰素禁用;中国乙肝防治指南:肝硬化抗病毒药物治疗慢性乙型肝炎防治指南ChineseHepatology,Dec2005,10(4):348~357批准的抗乙肝病毒治疗药物•1992-2005有五个药物在美国批准用于乙肝治
疗•干扰素类–普通干扰素–长效干扰素•核苷(酸)类药物–拉米夫定–阿德福韦–恩替卡韦–(替比夫定)ChangT-T,etal.NEJM2006;354:1000–1010;GishR,etal.Hepatology2005;42(Suppl.1)267A–268A(abstra
ct181);LaiC-L,al.Hepatology2005;42(Suppl.1):748A;LaiC-L,al.Hepatology2006;44(Suppl.1):222A(abstract91);MarcellinP,etal.NEJM2003;
348:808–816;MarcellinP,etal.JHepatol2005;42(Suppl.2):31(abstract73);LauG,etal.NEJM2005;352:2882–2695.8054394025213660
67020406080100PegIFN#拉米夫定*阿德福韦†替比夫定§恩替卡韦*患者比例(%)*对当前可靠资料的总结–非来自头对头研究*不可测<300拷贝/mL,2年累积数据;§不可测<300拷贝/mL†不可测*1年<400拷贝/2年<1000拷贝/mL;#不可测<400拷贝/mLN/A1
年2年1年2年1年2年1年2年1年2年HBVDNA抑制:治疗核苷初治HBeAg(+)患者1年和2年疗效比较**对当前可靠资料的总结–非来自头对头研究*不可测<300拷贝/mL,2年累积数据;§不可测<300拷贝/mL†不可
测*1年<400拷贝/mL/2年<1000拷贝/mL;#不可测<400拷贝/mLLaiCL,etal.NEJM2006;354:1011–1020;LaiC-L,etal.JGastroenterolHepatol2006;21(suppl1):A31.(A
bstract97).LaiC-L,al.Hepatology2005;42(Suppl.1):748A;LaiC-L,al.Hepatology2006;44(Suppl.1):222A(abstract91);HadziyannisSJ,etal.NEJM2003;348:800–807;
HadziyannisSJ,etal.NEJM2005;352:2673–2681;MarcellinP,etal.NEJM2004;348:1206–1217947977716351728890020
406080100PegIFN#拉米夫定*阿德福韦†替比夫定§恩替卡韦*患者比例(%)N/A1年2年1年2年1年2年1年2年1年2年HBVDNA抑制:治疗核苷初治HBeAg(-)患者1年和2年疗效比较*6736
803901020304050607080901001913010102030405060708090100907294770102030405060708090100核苷初治HBeAg(+)1,4核苷初治HBeAg(-
)2,5ETV(n=354)LVD(n=355)ETV(n=325)LVD(n=313)ETV(n=141)LVD(n=145)LVD-失效HBeAg(+)3,6患者比例1.Changetal,NEJM2006;354
:1001-104.deManetal,ISVHLD2006,Paris,1-6July20062.Laietal,NEJM2006;354:1011-205.Laietal,Shanghai-HKILC,Shanghai,25-28March20063.Sherman,etal.Gastro
enterology2006;130;2039-496.Yurdayinetal,EASL2006,Paris,26-30Apr,2006p<0.0001p<0.0001p<0.0001p<0.0001p<0.0001p<0.0
00148周和96周时患者达到HBVDNA<300拷贝/mL的情况-6.9-5.0-5.1-5.4-4.5-0.5-8-7-6-5-4-3-2-1048周时HBVDNA平均下降幅度Studies022,027and026初治eAg+初治eAg-LVD失效eAg+lo
g10copies/mLp<0.0001p<0.0001p<0.0001LVDETV**72周时(结束治疗后6个月随访);†通过最后一次观察(治疗过程中和治疗结束后6个月)LauG,etal.NEJM2005;352:2682
–2695.GishR,etal.Hepatology2005;42(Suppl1)267A–268A(abstract181).MarcellinP,etal.JHepatol2005;42:31–32(A
bstract73).LaiC-L,al.Hepatology2006;44(Suppl.1):222A(abstract91).*对当前可靠资料的总结–非来自头对头研究020406080HBeAg血清转换的患者比例(%)3031262932PegIFN**拉米夫定†阿
德福韦替比夫定恩替卡韦†HBeAg血清转换:治疗核苷初治HBeAg(+)患者2年疗效比较*HBeAg(+)*对当前可靠资料的总结–非来自头对头研究PegIFN48周拉米夫定48周阿德福韦48周替比夫定52周020406080恩替卡韦48周5362387265组织学
改善**72周时肝活检LokA,etal.Hepatology2007;45(2):507-539患者比例(%)肝脏组织学改善:治疗核苷初治HBeAg(+)患者1年疗效比较*HBeAg(-)*对当前可靠资料的总结–非来自头对头研究PegIFN48周
拉米夫定48周阿德福韦48周替比夫定52周020406080恩替卡韦48周6461487067组织学改善**72周时肝活检LokA,etal.Hepatology2007;45(2):507-539患者比例(%)肝脏组织学
改善:治疗核苷初治HBeAg(-)患者1年疗效比较各种核苷(酸)类似物耐药发生情况对阿德福韦的基因耐药率3HBeAg(-)患者0311182902040608010012345Yearoftreatment耐药发生累积可能性(%
)对拉米夫定的基因耐药率2HBeAg(+)患者234655716502040608010012345耐药发生率(%)Yearoftreatment1.ColonnoRJ,etal.EASL,2007,Barcelona,Spain,Oralxxx.2.LokAS,etal.Gas
troenterology.2003;125:1714-22.3.Borroto-EsodaK.JHepatol.2006;44(suppl2):S179-80(Poster483).4.StandriggDN,et
al.JHepatol.2006;44(suppl2):S191(Poster514).5.LaiCL,etal.Hepatology.2006;44(4suppl1):222A(Oral91).HBeAg(+)和(-)患者恩替卡韦基因耐药发生率1020406080
1001234Yearoftreatment耐药发生累积可能性(%)<1%<1%<1%5020406080100Yearoftreatment耐药累积发生率(%)HBeAg(+)HBeAg(-)替比夫定由于基因耐药而导致的病毒反弹率4,
542239123451.2%58859002040608010048周96周144周HBVDNA≤300copies/ml的患者比例022/901研究恩替卡韦治疗3年队列:低耐药保证长期疗效n69/119100/118107
/119<400拷贝/mL1拉米夫定阿德福韦LdT<1000拷贝/mL2,3<300拷贝/mL4(%)68%42%63%71%88%82%12121242%79%65%>2.5367%12345治疗持续时间(年)0204060801001.HadziyannisS,e
tal.Hepatology2000;32:847–851.2.HadziyannisS,etal.NEJM2005;352:2673–2681.3.HadziyannisS,etal.Hepatolog
y2005;42(suppl1):754A(AbstractLB14).4.Laietal,2006AALSD,Oral#91*对最近可靠数据的总结–非来自头对头研究HBeAg-同类其它抗病毒药物长期治疗的疗效恩替卡韦替比夫定拉米夫定阿德福韦PegIFN病毒抑制
┼┼┼┼┼┼┼┼┼┼ALT复常┼┼┼┼┼┼┼┼┼┼耐药率*低高+极高+中+无副作用轻微轻微轻微肾毒性┼┼┼•经2年治疗后•*AnnaLok,GASTROENTEROLOG.Vol.132小结结论•乙肝肝硬化患者,需长期抗病毒治疗以延缓疾病进展减少失代偿和肝癌发生延长生存期,提高生活质量。•抗病
毒治疗宜选择抗病毒能力强且耐药发生低的药物•恩替卡韦是慢性乙肝肝硬化抗病毒治疗的新选择谢谢!
 辽公网安备 21102102000191号
辽公网安备 21102102000191号
 营业执照
营业执照